Définition
Un accident vasculaire cérébral ischémique (AVC) est un déficit neurologique brutal d’origine vasculaire causé par un infarctus au niveau du cerveau. Les symptômes peuvent être très variés selon le siège et la taille de la lésion cérébrale, ce qui explique un large spectre : aucun signe remarquable, perte de la motricité, perte de la sensibilité, trouble du langage, perte de la vue, perte de connaissance, décès. Ces symptômes, s’ils apparaissent très rapidement (en quelques secondes), peuvent disparaître aussitôt ou en quelques heures (on parle alors d’accident ischémique transitoire ou AIT) ou au contraire persister plus longtemps (on parle alors d’accident ischémique constitué ou AIC). Après l’accident, une période de récupération spontanée allant de quelques semaines à quelques mois, suivie d’une période d’évolution plus lente pendant plusieurs années, est constatée, le délai et le degré de recupération clinique étant dépendant de plusieurs facteurs et variable d’un patient à l’autre. Des séquelles plus ou moins lourdes peuvent persister à long terme.
Dans les pays occidentaux (Europe, États-Unis, etc.), un individu sur 600 est atteint d’un accident vasculaire cérébral chaque année (120 000 en France). 80 % d’entre eux sont des ischémies et 20 % des hémorragies. La probabilité de faire un AVC ischémique augmente avec l’âge. L’AVC est la première cause de handicap physique de l’adulte et la troisième cause de décès dans la plupart des pays occidentaux.
Les accidents ischémiques sont dus à l’occlusion d’une artère cérébrale ou à destinée cérébrale (carotides internes ou vertébrales). Le cerveau est donc partiellement privé d’oxygène et de glucose. Cette occlusion entraîne un infarctus cérébral et donc la mort d’une partie du tissu du cerveau. Chaque minute qui passe voit la destruction de deux millions de neurones. Le mécanisme de cette occlusion est le plus souvent soit un athérome obstructif, soit un caillot (de formation locale ou par embolie le plus souvent d’origine cardiaque). Cependant d’autres causes peuvent exister : déchirure de la paroi de l’artère (dissection), compression par une tumeur.
L’infarctus cérébral d’origine ischémique peut se compliquer secondairement d’un saignement au niveau de la lésion : on parle alors de ramollissement hémorragique.
L’hypertension artérielle est le principal facteur de risque d’AVC. Chez une personne en bonne santé, la pression artérielle doit être inférieure à 140/90 mmHg.
D’autres importants facteurs de risques incluent :
- Arythmie cardiaque
- Âge (augmentation de la « rigidité » de la paroi vasculaire)
- Diabète
- Tabac
- Antécédents familiaux
Pour un accident vasculaire cérébral, six signes peuvent survenir (pas nécessairement tous) :
- Perte de la motricité et de la force d’un bras, d’une jambe, de la moitié du visage (déviation de la bouche) ou de la totalité d’un côté du corps (hémiplégie). Ce déficit peut être total ou partiel. Dans ce dernier cas, on parle d’hémiparésie
- Perte de la sensibilité d’un bras, d’une jambe, de la face ou de tout un côté du corps
- Difficulté soudaine à trouver les mots ou à les exprimer : les phrases ou les mots sont incompréhensibles ; les mots ou les syllabes sont remplacés par d’autres proches phonétiquement (aphasie sensitive dite de Wernicke) ; difficulté à trouver les mots, sans trouble de compréhension (aphasie motrice dite de Broca)
- Trouble soudain de l’équilibre et de la marche, pouvant conduire à des chutes
- Perte soudaine de la vision d’un œil (amaurose), diplopie (vision double) ou vision floue, due à des troubles de l’accommodation
Diagnostic
Le diagnostic d’AVC aigu est effectué sur la base de correlations clinique-imagerie (scanner et IRM). L’absence d’hémorragie oriente vers l’origine ischémique du déficit. Le scanner à la phase hyperaiguë est souvent négatif (des signes précoces étant parfois décélables), alors que l’IRM permet de mettre en évidence de façon précise l’étendue de la lésion ischémique ainsi que le niveau de l’occlusion artérielle et la présence éventuelle de micro-hémorragies.
Traitement
Le traitement de l’AVC ischémique aigu ainsi que son efficacité sont conditionnés par le délai de prise en charge du patient après le début des symptômes, ainsi que par l’étendue de l’ischémie. Si le patient arrive à l’hôpital avant 4h30’, l’injection intra-veineuse de fibrinolytique est possible avec un faible risque de complication hémorragique. Entre 4h30 et 6h, la thrombectomie mécanique par voie endovasculaire est en général préférée. Pour les occlusions de l’artère basilaire (artère qui alimente le tronc cérébral), événement potentiellement fatal, une démarche plus aggressive avec traitement endovasculaire d’emblée, même au délà des 6 heures, est généralement proposée, après évaluation de l’étendue de l’ischémie par imagérie.
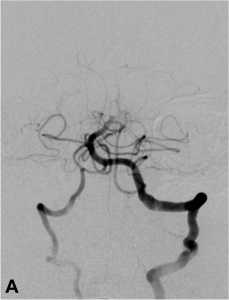
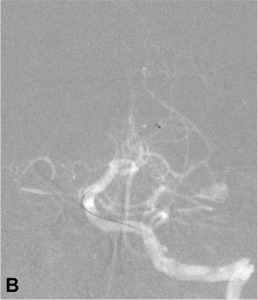
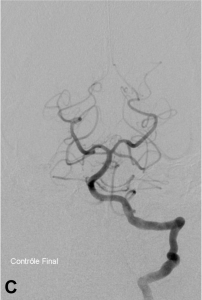
Exemple de thrombectomie mécanique sur une occlusion du tronc basilaire. A. Angiographie montrant l’occlusion
du tiers moyen du tronc basilaire ; B. Mise en place du système de retrait dans le caillot ; C. Résultat final :
recanalisation complète du tronc basilaire et de ses branches
Les traitements endovasculaires disponibles pour l’AVC ischémique consistent en l’utilisation de dispositifs de retrait du caillot, dits stentrievers, associés ou non à l’injection directe du fibrinolytique in situ. Plus récemment, des systèmes de thromboaspiration directe ont été developpés, avec des résultats encourageants.
Plusieurs études publiées en 2015 ont montré la supériorité, pour les AVC ischémiques à la phase aiguë avec occlusion vasculaire proximale, de la thrombectomie mécanique +/- associée à la thrombolyse intra-veineuse, par rapport à la thrombolyse intra-veineuse seule.

